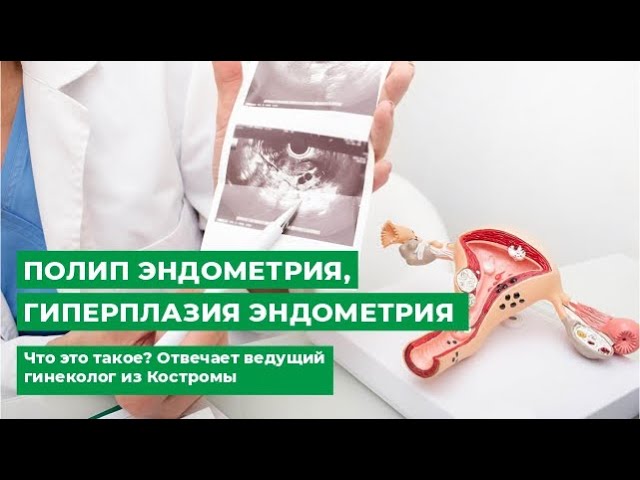
Железистая гиперплазия эндометрия матки — это патологическое состояние, характеризующееся избыточным разрастанием железистых клеток эндометрия. Это может привести к нарушениям менструального цикла и повышенному риску рака матки. В статье рассмотрим причины, симптомы, диагностику и методы лечения этого заболевания, а также его влияние на здоровье женщин. Понимание железистой гиперплазии эндометрия важно для своевременного выявления и предотвращения осложнений, что поможет сохранить репродуктивное здоровье и общее самочувствие.
Как проявляется железистая гиперплазия эндометрия?
Железистая гиперплазия эндометрия проявляется различными симптомами, зависящими от степени и формы заболевания. Одним из основных признаков является нарушение менструального цикла: женщины могут наблюдать как удлинение, так и сокращение менструальных периодов, а также увеличение объема выделений. Это может проявляться в виде обильных менструаций, иногда сопровождающихся болями в животе.
Другим важным симптомом является межменструальное кровотечение. Женщины могут сталкиваться с кровянистыми выделениями между менструациями, что указывает на гиперплазию. Эти выделения могут быть незначительными или обильными, что требует обращения к врачу для обследования.
В некоторых случаях гиперплазия может протекать бессимптомно, что делает ее опасной. Женщины могут не подозревать о заболевании, пока не возникнут серьезные осложнения, такие как анемия из-за частых кровотечений или предраковые изменения.
У женщин в постменопаузе гиперплазия может проявляться аномальными вагинальными кровотечениями, что требует немедленного медицинского вмешательства. Любые изменения в менструальном цикле или необычные выделения должны стать поводом для обращения к врачу, так как ранняя диагностика и лечение могут снизить риск более серьезных заболеваний, включая рак эндометрия.
Таким образом, проявления железистой гиперплазии эндометрия разнообразны, и их своевременное распознавание критично для женского здоровья.
Железистая гиперплазия эндометрия матки — это патологическое разрастание слизистой оболочки матки, возникающее из-за гормональных нарушений. Это состояние часто связано с избытком эстрогенов и недостатком прогестерона, что может привести к аномальным менструальным циклам и бесплодию.
Своевременная диагностика важна, так как гиперплазия может предшествовать более серьезным заболеваниям, включая рак эндометрия. Врачи рекомендуют регулярные гинекологические осмотры и ультразвуковое исследование для выявления изменений в эндометрии. Лечение может включать гормональную терапию или хирургические методы, в зависимости от степени тяжести состояния и желания пациентки сохранить репродуктивную функцию. Женщины должны быть осведомлены о симптомах и не игнорировать их, обращаясь за медицинской помощью при первых признаках.
Железистая гиперплазия эндометрия матки представляет собой патологическое состояние, характеризующееся избыточным разрастанием железистых клеток слизистой оболочки матки. Эксперты отмечают, что данное заболевание может быть связано с гормональными нарушениями, особенно с повышенным уровнем эстрогенов. Это состояние чаще всего встречается у женщин в репродуктивном возрасте и может проявляться аномальными маточными кровотечениями, что требует внимательного обследования.
Специалисты подчеркивают важность ранней диагностики, так как железистая гиперплазия может привести к более серьезным заболеваниям, включая рак эндометрия. Лечение обычно включает гормональную терапию или хирургическое вмешательство, в зависимости от степени гиперплазии и наличия сопутствующих заболеваний. Важно, чтобы женщины регулярно проходили гинекологические осмотры и обращались к врачу при появлении настораживающих симптомов, что позволит избежать осложнений и сохранить здоровье.

Методы лечения железистой гиперплазии эндометрия
Методы лечения железистой гиперплазии эндометрия зависят от степени заболевания, наличия симптомов, возраста пациентки и её репродуктивных планов. Основные подходы к лечению включают медикаментозную терапию, хирургические вмешательства и наблюдение.
Медикаментозное лечение часто начинается с назначения гормональных препаратов, таких как прогестины. Эти препараты помогают нормализовать уровень гормонов в организме, что может способствовать уменьшению гиперплазии. В некоторых случаях также могут использоваться комбинированные оральные контрацептивы, которые регулируют менструальный цикл и снижают риск дальнейшего разрастания эндометрия.
Если медикаментозная терапия не дает желаемых результатов или если у пациентки наблюдаются выраженные симптомы, может потребоваться хирургическое вмешательство. Наиболее распространенными операциями являются:
-
Кюретаж — это процедура, при которой удаляется часть эндометрия для его последующего гистологического исследования. Кюретаж может помочь не только в диагностике, но и в лечении, так как удаление избыточной ткани может облегчить симптомы.
-
Гистероскопия — более современный метод, при котором используется специальный инструмент для визуализации и удаления патологически измененной ткани. Эта процедура позволяет врачу более точно оценить состояние эндометрия и провести необходимые манипуляции.
-
Абляция эндометрия — это метод, при котором с помощью различных технологий (например, радиочастотной или лазерной) удаляется или разрушается эндометрий. Этот метод подходит для женщин, которые не планируют иметь детей в будущем, так как он может привести к бесплодию.
В случае, если у пациентки диагностирована атипичная гиперплазия, которая имеет высокий риск перерождения в рак, может быть рекомендовано более радикальное лечение, такое как гистерэктомия — удаление матки. Это решение принимается индивидуально, с учетом всех факторов, включая возраст и общее состояние здоровья.
Важно отметить, что после лечения необходим регулярный мониторинг состояния эндометрия. Женщинам рекомендуется проходить ультразвуковое исследование и, при необходимости, гистероскопию для контроля за состоянием матки и предотвращения рецидивов.
Каждый случай железистой гиперплазии эндометрия уникален, поэтому выбор метода лечения должен проводиться совместно с врачом, который учтет все индивидуальные особенности пациентки.
| Симптом | Описание | Возможные причины |
|---|---|---|
| Аномальные маточные кровотечения | Кровотечения между менструациями, обильные или длительные менструации, постменопаузальные кровотечения. | Железистая гиперплазия эндометрия, гормональный дисбаланс (высокий уровень эстрогена, низкий уровень прогестерона), ожирение, синдром поликистозных яичников (СПКЯ), диабет. |
| Отсутствие симптомов | Многие женщины с железистой гиперплазией эндометрия могут не испытывать никаких симптомов. | Диагноз часто ставится случайно при проведении ультразвукового исследования или биопсии эндометрия по другим причинам. |
| Боль внизу живота | Может быть связана с увеличенным объемом матки или кровотечением. | Железистая гиперплазия эндометрия, эндометриоз, другие гинекологические заболевания. |
| Анемия | Может развиться из-за хронической кровопотери. | Обильные маточные кровотечения, связанные с железистой гиперплазией эндометрия. |
Интересные факты
Вот несколько интересных фактов о железистой гиперплазии эндометрия матки:
-
Причины и факторы риска: Железистая гиперплазия эндометрия часто связана с гормональными изменениями, особенно с избытком эстрогенов. Это может происходить из-за различных факторов, таких как ожирение, поликистоз яичников, а также применение гормональных препаратов. Понимание этих факторов помогает в профилактике и ранней диагностике заболевания.
-
Симптоматика и диагностика: У женщин с железистой гиперплазией могут наблюдаться аномальные маточные кровотечения, что может быть первым признаком проблемы. Для диагностики используются ультразвуковое исследование, гистероскопия и биопсия эндометрия, что позволяет точно определить состояние слизистой оболочки матки.
-
Риск развития рака: Железистая гиперплазия эндометрия считается предраковым состоянием, особенно если она имеет атипичные клетки. Это подчеркивает важность регулярных гинекологических осмотров и контроля за состоянием здоровья, чтобы предотвратить возможные осложнения, включая рак эндометрия.

Читайте далее
Железистая гиперплазия эндометрия вызывает множество вопросов у женщин, поэтому мы собрали часто задаваемые вопросы, чтобы помочь вам разобраться в этом состоянии.
10 вопросов эндоскописту:
- Что такое железистая гиперплазия эндометрия?
Это разрастание железистой ткани, связанное с гормональными изменениями. - Какие основные симптомы?
Нерегулярные менструации, обильные кровотечения и дискомфорт в животе. - Как проводится диагностика?
Обычно используются ультразвуковое исследование и гистероскопия для визуализации состояния эндометрия. - Что вызывает гиперплазию?
Основные причины — гормональные нарушения, такие как избыток эстрогенов и недостаток прогестерона. - Каковы риски?
Повышенный риск рака эндометрия, особенно при наличии атипичных клеток. - Какие методы лечения применяются?
Лечение может включать гормональную терапию, хирургическое вмешательство или наблюдение в зависимости от тяжести состояния. - Нужна ли специальная диета?
Здоровое питание может помочь нормализовать гормональный фон и общее состояние здоровья. - Можно ли забеременеть с этим диагнозом?
Возможность зачатия зависит от степени гиперплазии и других заболеваний репродуктивной системы. - Как часто нужно проходить обследование?
Рекомендуется регулярное наблюдение у врача, особенно при предрасположенности к заболеваниям. - Какие методы профилактики?
Поддержание здорового образа жизни, регулярные медицинские осмотры и контроль гормонального фона.
Эти вопросы помогут вам подготовиться к визиту к врачу и получить необходимую информацию о здоровье.
Железистая гиперплазия эндометрия — это состояние, при котором наблюдается избыточный рост клеток эндометрия, что может привести к различным проблемам со здоровьем. Женщины, столкнувшиеся с этой проблемой, отмечают разнообразие симптомов: от нерегулярных менструаций до сильных кровотечений. Часто это состояние связано с гормональными нарушениями, что вызывает беспокойство. Важно понимать, что железистая гиперплазия может предшествовать более серьезным заболеваниям, таким как рак эндометрия, поэтому регулярные обследования и консультации с врачом имеют критическое значение. Женщины подчеркивают важность ранней диагностики и индивидуального подхода к лечению. Многие отмечают, что после коррекции гормонального фона и назначения терапии состояние значительно улучшается.
10 частых вопросов эндоскописту
Эндоскопия — это важный метод диагностики, который позволяет врачам визуально оценить состояние внутренних органов, включая матку. Ниже представлены 10 частых вопросов, которые пациенты задают эндоскописту при подозрении на железистую гиперплазию эндометрия.
1. Что такое эндоскопия и как она проводится?
Эндоскопия — это процедура, при которой используется специальный инструмент, называемый эндоскопом, для осмотра внутренних органов. В случае матки используется гистероскоп, который вводится через влагалище и шейку матки. Процедура обычно проводится под местной или общей анестезией.
2. Какие показания для проведения эндоскопии?
Эндоскопия назначается при наличии симптомов, таких как аномальные кровотечения, боли внизу живота, а также для уточнения диагноза при подозрении на гиперплазию эндометрия или другие патологии матки.
3. Каковы риски и осложнения эндоскопии?
Хотя эндоскопия считается безопасной процедурой, возможны некоторые риски, такие как инфекция, повреждение тканей или кровотечение. Однако серьезные осложнения встречаются крайне редко.
4. Как подготовиться к эндоскопии?
Перед процедурой необходимо пройти предварительное обследование, включая анализы крови и УЗИ. Врач может дать рекомендации по поводу питания и приема медикаментов перед процедурой.
5. Что я могу ожидать во время процедуры?
Во время эндоскопии вы будете находиться в положении на спине. Врач введет гистероскоп и будет осматривать полость матки. Процедура может занять от 15 до 30 минут. Вы можете ощущать легкий дискомфорт, но это обычно быстро проходит.
6. Каковы результаты эндоскопии и когда их можно ожидать?
Результаты могут быть известны сразу после процедуры, если врач проводит биопсию, то результаты могут занять несколько дней. Врач обсудит с вами все находки и возможные дальнейшие шаги.
7. Нужно ли мне оставаться в больнице после процедуры?
В большинстве случаев эндоскопия проводится амбулаторно, и вы сможете уйти домой в тот же день. Однако, если были проведены дополнительные манипуляции, может потребоваться наблюдение в стационаре.
8. Каковы возможные последствия после эндоскопии?
После процедуры вы можете испытывать легкие боли или спазмы внизу живота, а также незначительные кровянистые выделения. Эти симптомы обычно проходят в течение нескольких дней.
9. Когда мне следует обратиться к врачу после эндоскопии?
Если вы заметили сильные боли, обильные кровотечения или признаки инфекции (лихорадка, озноб), необходимо немедленно обратиться к врачу.
10. Каковы дальнейшие шаги после диагностики железистой гиперплазии эндометрия?
После диагностики врач обсудит с вами возможные варианты лечения, которые могут включать медикаментозную терапию или хирургическое вмешательство, в зависимости от степени гиперплазии и ваших индивидуальных особенностей.
Красота и здоровье изнутри: что нужно организму для сохранения активной молодости
Активная молодость — это не только внешний вид, но и внутреннее здоровье. Чтобы сохранить молодость и жизненные силы, организму нужны определенные условия и ресурсы.
Ключевым моментом является правильное питание. Рацион должен быть разнообразным и сбалансированным, включать витамины, минералы и антиоксиданты. Фрукты и овощи ярких оттенков богаты витаминами C и E, защищающими клетки от окислительного стресса. Омега-3 жирные кислоты из рыбы, орехов и семян поддерживают здоровье сердечно-сосудистой системы и улучшают состояние кожи.
Физическая активность также важна. Регулярные тренировки улучшают обмен веществ, укрепляют мышцы и поддерживают здоровье суставов. Аэробные упражнения, такие как бег, плавание или танцы, улучшают кровообращение и насыщают ткани кислородом, что критично для общего самочувствия.
Режим сна не менее важен. Качественный сон восстанавливает силы, улучшает когнитивные функции и способствует выработке гормонов, необходимых для поддержания молодости. Рекомендуется спать 7-8 часов в сутки и придерживаться регулярного графика, чтобы организм адаптировался к циклам сна и бодрствования.
Стресс негативно сказывается на здоровье и внешнем виде. Практики релаксации, такие как йога, медитация или прогулки на свежем воздухе, помогают снизить уровень стресса и улучшить общее состояние организма.
Регулярные медицинские осмотры и профилактические обследования позволяют своевременно выявлять и устранять проблемы со здоровьем, что важно для сохранения молодости и активного образа жизни.
Для поддержания активной молодости организму необходимо правильное питание, физическая активность, качественный сон и управление стрессом. Эти меры помогут выглядеть молодо и чувствовать себя энергично и здорово на протяжении многих лет.
Привычки для праздника: как избежать похмелья?
Праздники — это время радости и веселья, но они также могут быть связаны с избыточным потреблением алкоголя, что часто приводит к неприятным последствиям, таким как похмелье. Чтобы избежать этого состояния, можно следовать нескольким простым привычкам.
Во-первых, важно контролировать количество выпиваемого алкоголя. Установите для себя лимит и старайтесь не превышать его. Лучше всего чередовать алкогольные напитки с безалкогольными, например, водой или соком. Это не только поможет снизить общее количество потребляемого алкоголя, но и предотвратит обезвоживание.
Во-вторых, выбирайте качественные напитки. Дешевые алкогольные изделия могут содержать больше сивушных масел и других вредных добавок, что увеличивает риск похмелья. Отдавайте предпочтение проверенным маркам и избегайте слишком крепких напитков.
В-третьих, не забывайте о еде. Употребление пищи перед и во время питья поможет замедлить всасывание алкоголя в кровь. Лучше всего подходят белковые и жирные продукты, такие как мясо, рыба, орехи или авокадо. Они создадут защитный слой в желудке и помогут организму справиться с алкоголем.
Также стоит обратить внимание на темп употребления алкоголя. Пейте медленно, наслаждаясь каждым глотком, а не спеша. Это позволит вашему организму лучше справляться с нагрузкой и снизит риск перегрузки.
Наконец, не забывайте о важности отдыха и восстановления. После вечеринки постарайтесь хорошо выспаться и, если возможно, выделите время на отдых в течение следующего дня. Это поможет вашему организму быстрее восстановиться и избежать неприятных последствий.
Следуя этим простым рекомендациям, вы сможете насладиться праздником, минимизировав риск похмелья и сохранив хорошее самочувствие.
Миелопролиферативное новообразование крови — что это за болезнь?
Миелопролиферативные заболевания крови — это группа расстройств, характеризующихся избыточным образованием клеток крови в костном мозге из-за мутаций в стволовых клетках. Это приводит к аномальному размножению эритроцитов, лейкоцитов и тромбоцитов. Основные миелопролиферативные заболевания: полицитемия вера, эссенциальная тромбоцитемия и первичный миелофиброз.
Полицитемия вера — состояние с повышенным количеством эритроцитов, что может увеличивать вязкость крови и риск тромбообразования. Симптомы: головные боли, покраснение кожи, зуд после горячей ванны, общая усталость.
Эссенциальная тромбоцитемия характеризуется увеличением числа тромбоцитов, что также может приводить к тромбообразованию. У пациентов могут наблюдаться головные боли, нарушения зрения и проблемы с кровообращением.
Первичный миелофиброз — более сложное заболевание, при котором нормальная ткань костного мозга замещается фиброзной, что снижает продукцию всех типов клеток крови. Симптомы: анемия, слабость, увеличение селезенки и печени.
Диагностика миелопролиферативных заболеваний включает анализы крови для определения уровня клеток и молекулярные тесты для выявления мутаций, таких как JAK2 V617F. Лечение зависит от типа заболевания и его тяжести и может включать флеботомию, химиотерапию и таргетные препараты.
Миелопролиферативные заболевания требуют тщательного наблюдения и регулярного контроля, так как могут привести к серьезным осложнениям, включая трансформацию в острый миелоидный лейкоз. Ранняя диагностика и адекватное лечение важны для улучшения качества жизни пациентов.
Кровь натощак: как еда влияет на биохимию тела
Кровь натощак — это важный аспект медицинских анализов, который позволяет получить объективные данные о состоянии организма. Питание непосредственно влияет на биохимию тела, и понимание этого процесса может помочь в интерпретации результатов анализов.
Когда мы едим, пища проходит через систему пищеварения, где расщепляется на различные компоненты, такие как углеводы, белки и жиры. Эти вещества затем всасываются в кровь и транспортируются к клеткам, обеспечивая их необходимыми питательными веществами. Однако, если анализ крови проводится после приема пищи, уровень этих компонентов может значительно измениться, что затрудняет диагностику.
Например, уровень глюкозы в крови после еды может повыситься, что может быть ошибочно интерпретировано как преддиабетическое состояние, если анализ не был проведен натощак. Аналогично, уровень триглицеридов и холестерина также может варьироваться в зависимости от последнего приема пищи, что может привести к неправильным выводам о состоянии сердечно-сосудистой системы.
Кроме того, некоторые продукты могут оказывать временное влияние на уровень определенных веществ в крови. Например, употребление жирной пищи может привести к повышению уровня липидов, а продукты, богатые сахаром, могут вызвать резкий скачок глюкозы. Поэтому для получения наиболее точных результатов рекомендуется сдавать кровь натощак, что подразумевает воздержание от пищи и напитков (кроме воды) за 8-12 часов до анализа.
Таким образом, понимание того, как еда влияет на биохимию тела, является ключевым для правильной интерпретации результатов анализов и, следовательно, для диагностики и лечения различных заболеваний. Это знание помогает не только врачам, но и самим пациентам, которые могут лучше подготовиться к анализам и понимать, как их привычки питания могут влиять на здоровье.
Гемоглобин. Его значение и роль в организме человека
Гемоглобин — белок в эритроцитах, который транспортирует кислород от легких к клеткам и углекислый газ обратно. Он состоит из четырех полипептидных цепей и гемовой группы с железом, которое связывается с кислородом, обеспечивая его перенос.
Гемоглобин критически важен для организма. Он снабжает клетки и органы кислородом, необходимым для их функционирования. Недостаток гемоглобина приводит к кислородному голоданию тканей, что может вызвать заболевания. Кроме того, гемоглобин поддерживает кислотно-щелочной баланс крови, что также важно для здоровья.
Нормальные уровни гемоглобина варьируются по возрасту и полу: у мужчин 130-170 г/л, у женщин 120-150 г/л. Снижение уровня может указывать на анемию, вызванную нехваткой железа, хроническими заболеваниями или нарушениями кроветворения. Повышенный уровень может свидетельствовать о обезвоживании или заболеваниях легких.
Для поддержания нормального уровня гемоглобина важно следить за рационом. Продукты, богатые железом — красное мясо, печень, бобовые, орехи и зеленые овощи — способствуют его синтезу. Витамин C улучшает усвоение железа, поэтому сочетание продуктов с железом и источниками витамина C, такими как цитрусовые или сладкий перец, будет полезным.
Гемоглобин — важный показатель здоровья, и его уровень следует проверять, особенно при симптомах усталости, слабости или одышки. Забота о гемоглобине — это забота о здоровье и качестве жизни.
Хронический лейкоз: возможно ли излечение?
Хронический лейкоз — это группа заболеваний, характеризующихся избыточным разрастанием и накоплением незрелых или аномальных клеток крови в костном мозге и периферической крови. Это состояние может проявляться различными симптомами, такими как усталость, частые инфекции, увеличение лимфатических узлов и селезенки, а также анемия.
Что касается излечения хронического лейкоза, то этот вопрос остается актуальным и сложным. В зависимости от типа хронического лейкоза (например, хронический лимфоцитарный лейкоз или хронический миелоидный лейкоз) и стадии заболевания, подходы к лечению могут значительно различаться.
Современные методы лечения включают химиотерапию, таргетную терапию, иммунотерапию и, в некоторых случаях, трансплантацию стволовых клеток. Таргетная терапия, направленная на специфические молекулы, участвующие в росте и развитии раковых клеток, показала многообещающие результаты и может привести к длительной ремиссии у некоторых пациентов.
Тем не менее, полное излечение хронического лейкоза возможно не всегда. У многих пациентов заболевание может перейти в хроническую стадию, когда оно становится контролируемым, но не излечимым. Это означает, что пациенты могут жить с заболеванием в течение многих лет, получая поддерживающую терапию и следуя рекомендациям врачей.
Важно, чтобы пациенты с хроническим лейкозом находились под наблюдением квалифицированных специалистов, которые помогут выбрать оптимальную стратегию лечения и поддерживать качество жизни на высоком уровне. Регулярные обследования и мониторинг состояния здоровья также играют ключевую роль в управлении заболеванием и повышении шансов на успешное лечение.
Хронический миелолейкоз: 200 лет борьбы со случайной мутацией
Хронический миелолейкоз (ХМЛ) — злокачественное заболевание, возникающее из-за мутации стволовых клеток крови. Оно было впервые описано более двухсот лет назад, и с тех пор активно исследуются его причины, механизмы развития и методы терапии. ХМЛ характеризуется избыточным производством миелоидных клеток, что приводит к повышению уровня лейкоцитов в крови и вызывает симптомы, такие как слабость, утомляемость, повышенная потливость, а также увеличение селезенки и печени.
Основной причиной ХМЛ является хромосомная аномалия — Philadelphia-хромосома. Эта мутация приводит к образованию онкогена BCR-ABL, который способствует неконтролируемому делению клеток. В последние десятилетия достигнуты значительные успехи в понимании молекулярных механизмов заболевания, что открыло новые возможности для разработки целевых терапий.
Методы лечения ХМЛ включают ингибиторы тирозинкиназы, такие как иматиниб, которые блокируют действие BCR-ABL и останавливают прогрессирование болезни. Эти препараты показали высокую эффективность и значительно улучшили прогноз для пациентов. Тем не менее, болезнь требует постоянного мониторинга и индивидуального подхода.
Исследования продолжаются, и ученые работают над новыми методами терапии, включая иммунотерапию и генную терапию, которые могут стать важными шагами в борьбе с заболеванием. Хронический миелолейкоз остается актуальной темой для медицинского сообщества, и понимание его механизмов и методов лечения способствует улучшению качества и продолжительности жизни пациентов.
Редкие заболевания: полицитемия
Полицитемия — это редкое заболевание, характеризующееся избыточным образованием красных кровяных клеток (эритроцитов) в крови. Это состояние может привести к повышению вязкости крови, что, в свою очередь, увеличивает риск тромбообразования и других серьезных осложнений. Полицитемия может быть первичной или вторичной. Первичная форма, известная как полицитемия вера, связана с мутацией в клетках костного мозга, что приводит к неконтролируемому производству эритроцитов. Вторичная полицитемия возникает как реакция на различные факторы, такие как хроническая гипоксия, заболевания легких или опухоли, вырабатывающие эритропоэтин.
Симптомы полицитемии могут варьироваться от легких до тяжелых и включают головные боли, головокружение, покраснение кожи, особенно на лице, а также зуд после горячей ванны или душа. В некоторых случаях заболевание может протекать бессимптомно и быть выявлено случайно при анализе крови.
Диагностика полицитемии включает в себя анализы крови, которые показывают уровень гемоглобина и количество эритроцитов. Также может потребоваться исследование костного мозга для определения наличия мутаций и оценки его функции. Лечение полицитемии зависит от ее формы и может включать флеботомию (удаление крови), применение препаратов, снижающих уровень клеток крови, а также лечение основного заболевания в случае вторичной полицитемии.
Важно помнить, что полицитемия требует внимательного наблюдения и регулярного контроля, так как несвоевременное лечение может привести к серьезным осложнениям, таким как инсульт или инфаркт. Поэтому при наличии подозрений на это заболевание необходимо обратиться к врачу для проведения необходимых исследований и назначения адекватного лечения.
Рак молочной железы: 11 мифов о болезни
Рак молочной железы окружен мифами и недоразумениями. Разоблачение этих мифов поможет женщинам лучше понять свою ситуацию и принимать обоснованные решения о здоровье. Вот 11 распространенных заблуждений о раке молочной железы:
-
Миф: Рак молочной железы — это болезнь только пожилых женщин.
Рак молочной железы может возникнуть у женщин любого возраста, хотя риск увеличивается с годами. Молодые женщины также подвержены этому заболеванию и должны следить за своим здоровьем. -
Миф: Если в семье не было случаев рака молочной железы, значит, я в безопасности.
Хотя наличие семейной истории заболевания повышает риск, большинство случаев рака молочной железы наблюдаются у женщин без наследственной предрасположенности. -
Миф: Ношение бюстгальтера может вызвать рак молочной железы.
Научные исследования не подтверждают связь между ношением бюстгальтеров и риском рака молочной железы. Это заблуждение не имеет научного обоснования. -
Миф: Употребление сахара вызывает рак молочной железы.
Неправильное питание может негативно сказаться на здоровье и привести к увеличению веса, но прямой связи между потреблением сахара и развитием рака молочной железы не установлено. -
Миф: Все опухоли молочной железы — это рак.
Существуют доброкачественные образования, такие как фиброаденомы и кистозные изменения, которые не являются раковыми. Важно проводить диагностику для определения характера опухоли. -
Миф: Если я обнаружила уплотнение, это обязательно рак.
Не все уплотнения в молочной железе являются раковыми. Однако любое изменение в груди требует медицинского обследования для исключения рака. -
Миф: Маммография может вызвать рак.
Маммография — безопасный и эффективный метод раннего выявления рака молочной железы. Риск облучения минимален по сравнению с преимуществами ранней диагностики. -
Миф: Рак молочной железы всегда проявляется в виде шишки.
Хотя шишка — распространенный симптом, рак может проявляться и другими признаками, такими как изменения формы или размера груди, выделения из соска или изменения кожи. -
Миф: Лечение рака молочной железы всегда включает химиотерапию.
Подход к лечению зависит от стадии и типа рака и может включать хирургическое вмешательство, радиотерапию, гормональную терапию и другие методы. Химиотерапия не всегда обязательна. -
Миф: Женщины, перенесшие рак молочной железы, не могут иметь детей.
Многие женщины, пережившие рак молочной железы, могут забеременеть и родить здоровых детей. Важно обсудить это с врачом, чтобы понять возможные риски и правильно спланировать беременность. -
Миф: Рак молочной железы — это приговор.
Современные методы диагностики и лечения позволяют многим женщинам успешно справляться с заболеванием и вести полноценную жизнь. Раннее выявление и адекватное лечение значительно увеличивают шансы на выздоровление.
Разоблачение этих мифов способствует более осознанному подходу женщин к своему здоровью и своевременному обращению за медицинской помощью.
Как ухаживать за зубами, чтобы реже обращаться к стоматологу?
Уход за зубами — это важная часть личной гигиены, которая помогает предотвратить множество стоматологических проблем и снизить необходимость в частых визитах к стоматологу. Вот несколько ключевых рекомендаций, которые помогут поддерживать здоровье зубов и десен.
Во-первых, регулярная чистка зубов — основа ухода. Рекомендуется чистить зубы дважды в день, используя зубную пасту, содержащую фтор. Фтор помогает укрепить эмаль и предотвращает развитие кариеса. Не забывайте о том, что техника чистки также имеет значение: используйте мягкие круговые движения и уделяйте внимание каждому зубу, включая задние и труднодоступные участки.
Во-вторых, использование зубной нити или межзубных щеток — это важный этап, который не следует игнорировать. Чистка между зубами помогает удалить остатки пищи и зубной налет, которые могут привести к кариесу и заболеваниям десен. Рекомендуется использовать зубную нить хотя бы раз в день, желательно перед сном.
В-третьих, регулярные профилактические осмотры у стоматолога играют ключевую роль в поддержании здоровья зубов. Посещение стоматолога хотя бы раз в полгода позволяет выявить проблемы на ранних стадиях и предотвратить их развитие. Во время таких визитов стоматолог может провести профессиональную чистку, удаляя зубной камень и налет, которые невозможно устранить в домашних условиях.
Также стоит обратить внимание на питание. Употребление продуктов, богатых кальцием и витаминами, особенно витаминами D и C, способствует укреплению зубов и десен. Избегайте чрезмерного потребления сахара и кислых продуктов, которые могут способствовать разрушению эмали.
Не забывайте о том, что вредные привычки, такие как курение, могут негативно сказаться на состоянии зубов и десен. Отказ от курения не только улучшит здоровье полости рта, но и окажет положительное влияние на общее состояние организма.
Следуя этим простым рекомендациям, вы сможете значительно снизить риск возникновения стоматологических заболеваний и реже обращаться к стоматологу. Забота о зубах — это инвестиция в ваше здоровье и уверенность в себе.
Отравление алкоголем: как облегчить похмелье?
Отравление алкоголем возникает при избыточном потреблении спиртных напитков и проявляется симптомами: головной болью, тошнотой, рвотой, слабостью и головокружением. Похмелье, наступающее на следующий день, может ухудшить качество жизни, но существуют способы облегчить состояние.
Прежде всего, восстановите водный баланс. Алкоголь вызывает обезвоживание, поэтому пейте много воды и изотонических напитков для восполнения электролитов.
Употребление легкой пищи также поможет организму. Продукты с высоким содержанием углеводов, такие как хлеб и каши, нормализуют уровень сахара в крови. Фрукты, особенно бананы, богаты калием и способствуют восстановлению электролитного баланса.
Прием витаминов группы B и C ускоряет выведение токсинов. Активированный уголь может помочь абсорбировать токсины в желудке.
Не забывайте об отдыхе. Сон и расслабление способствуют восстановлению после алкогольной интоксикации. Если симптомы похмелья слишком выражены, обратитесь к врачу.
Лучший способ избежать похмелья — умеренное потребление алкоголя и соблюдение принципов ответственного питья.
Проблемы похмелья: почему оно наступает и что поможет справиться с последствиями алкогольной интоксикации
Проблемы похмелья возникают в результате алкогольной интоксикации, когда организм сталкивается с последствиями метаболизма этанола. Алкоголь, попадая в организм, быстро всасывается в кровь и начинает воздействовать на центральную нервную систему, что приводит к изменению настроения, координации и восприятия. Однако, когда уровень алкоголя начинает снижаться, возникают неприятные симптомы, известные как похмелье.
Основные причины похмелья включают:
-
Обезвоживание: Алкоголь является диуретиком, что означает, что он способствует увеличению выработки мочи. Это может привести к обезвоживанию, что, в свою очередь, вызывает головные боли, сухость во рту и общую слабость.
-
Токсичные продукты распада: При метаболизме алкоголя в печени образуются токсичные вещества, такие как ацетальдегид. Эти соединения могут вызывать воспалительные реакции в организме и способствовать появлению симптомов похмелья.
-
Нарушение электролитного баланса: Из-за увеличенной выработки мочи организм теряет не только воду, но и важные электролиты, такие как натрий, калий и магний. Это может привести к мышечным спазмам и другим проблемам.
-
Снижение уровня сахара в крови: Алкоголь может нарушать уровень глюкозы в крови, что вызывает чувство усталости, слабости и головокружение.
Чтобы справиться с последствиями похмелья, можно использовать несколько методов:
-
Гидратация: Пить много воды или электролитных напитков, чтобы восстановить уровень жидкости и электролитов в организме.
-
Питание: Употребление легкой пищи, богатой углеводами, может помочь восстановить уровень сахара в крови. Фрукты, особенно бананы, могут быть полезны благодаря высокому содержанию калия.
-
Отдых: Достаточный сон и отдых помогут организму восстановиться и справиться с симптомами.
-
Обезболивающие средства: В некоторых случаях можно использовать безрецептурные препараты, такие как ибупрофен или аспирин, для облегчения головной боли и дискомфорта. Однако следует быть осторожным с использованием этих средств, особенно если у вас есть проблемы с желудком или печенью.
Важно помнить, что лучший способ избежать похмелья — это умеренность в употреблении алкоголя. Если вы знаете, что собираетесь пить, старайтесь чередовать алкогольные напитки с водой и не забывайте о еде.
Читайте также
Значение женского здоровья велико, и знание о заболеваниях, таких как железистая гиперплазия эндометрия, способствует своевременному выявлению и лечению. Ниже представлены статьи, которые помогут разобраться в вопросах здоровья и связанных с ним заболеваний.
10 популярных вопросов к эндоскописту — в этой статье собраны ответы на часто задаваемые вопросы пациенток перед эндоскопическими исследованиями. Узнайте, как подготовиться к процедуре, чего ожидать и какие риски могут возникнуть.
Здоровье и красота изнутри: что необходимо организму для поддержания активной молодости — обсудим витамины и минералы, важные для сохранения молодости и здоровья. Правильное питание и образ жизни играют ключевую роль в профилактике заболеваний.
Как избежать похмелья: полезные привычки для праздника — поделимся рекомендациями по минимизации последствий употребления алкоголя. Узнайте простые способы, которые помогут чувствовать себя лучше на следующий день после торжества.
Миелопролиферативные заболевания крови — что это такое? — рассмотрим миелопролиферативные болезни, их симптомы и методы лечения. Знание об этих заболеваниях поможет в их раннем выявлении и терапии.
Анализ крови натощак: как питание влияет на биохимию организма — статья о влиянии различных продуктов на результаты анализов крови и общее состояние здоровья. Узнайте, какие продукты лучше избегать перед сдачей анализов.
Гемоглобин: его значение и роль в организме — подробно расскажем о гемоглобине, его функциях и значении для здоровья. Понимание этого компонента крови поможет лучше заботиться о своем организме.
Хронический лейкоз: возможно ли выздоровление? — статья о хроническом лейкозе, его симптомах, диагностике и методах лечения. Узнайте, какие шаги можно предпринять для борьбы с этой болезнью.
Хронический миелолейкоз: 200 лет борьбы с мутацией — расскажем о хроническом миелолейкозе, его причинах и современных подходах к терапии. Понимание этой болезни может помочь в ее раннем выявлении.
Редкие заболевания: полицитемия — обсудим полицитемию, ее симптомы и методы лечения. Узнайте, как распознать это редкое заболевание и какие шаги предпринять для терапии.
Рак молочной железы: 11 мифов о заболевании — развенчаем мифы о раке молочной железы и представим факты, которые помогут лучше понять это заболевание.
Как ухаживать за зубами, чтобы реже посещать стоматолога? — поделимся рекомендациями по уходу за зубами, которые помогут сохранить здоровье полости рта и избежать частых визитов к стоматологу.
Алкогольное отравление: как облегчить похмелье? — узнайте, какие меры можно предпринять для облегчения состояния после алкогольного отравления и как предотвратить его в будущем.
Причины похмелья: почему оно возникает и как справиться с последствиями алкогольной интоксикации — рассмотрим причины похмелья и предложим эффективные методы борьбы с его симптомами.
Причины и факторы риска железистой гиперплазии эндометрия
Железистая гиперплазия эндометрия матки представляет собой патологическое состояние, характеризующееся избыточным разрастанием железистых клеток эндометрия, что может привести к различным клиническим проявлениям и осложнениям. Понимание причин и факторов риска этого заболевания имеет важное значение для его профилактики и своевременной диагностики.
Одной из основных причин железистой гиперплазии эндометрия является дисбаланс гормонов, особенно эстрогенов и прогестерона. Эстрогены способствуют росту и развитию эндометрия, в то время как прогестерон отвечает за его подготовку к возможной беременности. Если уровень эстрогенов повышен или уровень прогестерона снижен, это может привести к гиперплазии. Данный дисбаланс может быть вызван различными факторами, включая:
- Гормональные нарушения: Заболевания, такие как синдром поликистозных яичников (СПКЯ), могут приводить к повышенному уровню эстрогенов и недостаточному уровню прогестерона.
- Возраст: Женщины в период перименопаузы и менопаузы подвержены повышенному риску, так как гормональные изменения в этот период могут способствовать развитию гиперплазии.
- Ожирение: Избыточная масса тела может привести к повышенному уровню эстрогенов, так как жировая ткань производит эстрогены, что увеличивает риск гиперплазии.
- Длительный прием эстрогенов: Женщины, принимающие заместительную гормональную терапию без прогестерона, имеют более высокий риск развития гиперплазии.
- Нарушения менструального цикла: Аменорея или нерегулярные менструации могут быть связаны с повышенным уровнем эстрогенов и, соответственно, с риском гиперплазии.
Кроме того, существуют и другие факторы риска, которые могут способствовать развитию железистой гиперплазии эндометрия:
- Семейная предрасположенность: Наличие случаев гиперплазии или рака эндометрия в семье может увеличить риск заболевания.
- Некоторые заболевания: Диабет, гипертония и другие метаболические расстройства могут быть связаны с повышенным риском гиперплазии.
- Проблемы с щитовидной железой: Гипотиреоз может влиять на уровень гормонов и способствовать развитию гиперплазии.
Важно отметить, что не все женщины с перечисленными факторами риска обязательно разовьют железистую гиперплазию эндометрия, однако наличие этих факторов требует внимательного наблюдения и, при необходимости, медицинского вмешательства. Регулярные гинекологические осмотры и мониторинг состояния здоровья могут помочь в ранней диагностике и предотвращении осложнений, связанных с этим заболеванием.
Вопрос-ответ
Что такое железистая гиперплазия эндометрия?
Железистая гиперплазия эндометрия — это патологическое состояние, при котором происходит увеличение количества железистых клеток в слизистой оболочке матки. Это может быть связано с гормональными нарушениями, в частности, с избытком эстрогенов, и может привести к различным симптомам, таким как аномальные маточные кровотечения.
Каковы причины развития железистой гиперплазии эндометрия?
Основными причинами железистой гиперплазии эндометрия являются гормональные дисбалансы, особенно избыток эстрогенов относительно прогестерона. Это может происходить при различных состояниях, таких как ожирение, поликистоз яичников, а также в период менопаузы. Некоторые лекарства и опухоли также могут способствовать развитию этого состояния.
Какие методы диагностики используются для выявления железистой гиперплазии эндометрия?
Для диагностики железистой гиперплазии эндометрия применяются несколько методов. К ним относятся ультразвуковое исследование (УЗИ) органов малого таза, гистероскопия, а также биопсия эндометрия. Эти методы позволяют оценить состояние слизистой оболочки матки и выявить возможные изменения, характерные для гиперплазии.
Советы
СОВЕТ №1
Обязательно проконсультируйтесь с врачом, если у вас есть симптомы, такие как нерегулярные менструации, сильные кровотечения или боли внизу живота. Ранняя диагностика поможет избежать осложнений.
СОВЕТ №2
Следите за своим гормональным фоном. Изменения в уровне гормонов могут способствовать развитию железистой гиперплазии. Регулярные медицинские осмотры и анализы помогут контролировать ситуацию.
СОВЕТ №3
Обратите внимание на свой образ жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь в поддержании нормального гормонального баланса и снижении риска развития гиперплазии.
СОВЕТ №4
Не игнорируйте рекомендации врача по лечению и профилактике. Если вам назначены препараты или процедуры, следуйте указаниям, чтобы минимизировать риск рецидива заболевания.














