Переднеперегородочный инфаркт миокарда — серьезное состояние, требующее немедленного вмешательства. Он возникает из-за нарушения кровоснабжения передней стенки сердца и может иметь тяжелые последствия для здоровья. В статье рассмотрим, как изменения на электрокардиограмме (ЭКГ) помогают в диагностике этого инфаркта, а также обсудим ключевые признаки и симптомы, которые должны насторожить врачей и пациентов. Понимание этих аспектов важно для своевременного распознавания и лечения, что повышает шансы на благоприятный исход.
2. Боковые инфаркты миокарда.
A. Инфаркт миокарда боковой стенки (V5, V6, I, aVL, II, I по Небу).
- Наблюдаются Qr, реже QS или qRS, QrS, qrS, с изменениями сегмента ST–Т, –T;
- Рециркуляторные изменения в V1, V2 проявляются в увеличении амплитуды R и положительном T.
Б. Переднебоковой инфаркт миокарда: см. выше.
B. Заднебоковой инфаркт миокарда: см. задние инфаркты миокарда.
Г. Высокий боковой инфаркт миокарда (aVL, реже I).
- Наблюдаются Qr или QS с изменениями сегмента ST–T, –T.
Эксперты в области кардиологии подчеркивают важность своевременной диагностики переднеперегородочного инфаркта миокарда с помощью электрокардиограммы (ЭКГ). На ЭКГ данный тип инфаркта проявляется характерными изменениями, такими как подъем сегмента ST в отведениях V1-V4, что указывает на повреждение передней стенки сердца. Специалисты отмечают, что раннее распознавание этих изменений позволяет быстро начать лечение, что критически важно для снижения риска осложнений и улучшения прогноза для пациента. Кроме того, эксперты акцентируют внимание на необходимости комплексного подхода к лечению, включая медикаментозную терапию и, при необходимости, интервенционные методы. Важно, чтобы медицинские работники были хорошо обучены в интерпретации ЭКГ, так как это может существенно повлиять на исход заболевания.

3. Задние инфаркты миокарда.
A. Заднедиафрагмальный или нижний инфаркт миокарда (III, aVF, II, D по Небу).
Qr или QS в сочетании с изменением ST–Т, –T;
реципроктные изменения в V1–V3, V4, иногда I, aVL, А по Небу.
Б. Заднебазальный инфаркт миокарда (V7–V9, D по Небу).
Qr или QS в сочетании с изменением ST–T;
на обычной ЭКГ имеются только реципроктные признаки в виде увеличения амплитуды зубца R в сочетании со снижением ST и +T в отведениях V1–V3.
B. Обширный инфаркт миокарда задней стенки (заднедиафрагмальный в сочетании с заднебазальным).
Г. Заднебоковой инфаркт миокарда (III, aVF, II, D по Небу, V5, V6, I, aVL, I по Небу, при вовлечении базальных отделов появляются также изменения в отведениях V7–V9).
Qr, QS или QR в сочетании с изменением ST–Т, –T;
реципроктные изменения могут быть в V1–V3.
| Признак на ЭКГ | Локализация инфаркта (переднеперегородочный) | Вероятность/степень выраженности |
|---|---|---|
| ST-сегмент элевация в отведениях V1-V4 | Передняя стенка левого желудочка, перегородка | Высокая |
| ST-сегмент элевация в отведениях aVL, I | Передняя стенка левого желудочка | Средняя-высокая |
| Глубокий отрицательный зубец Q в отведениях V1-V4 | Трансмуральный инфаркт передней стенки и/или перегородки | Высокая |
| Глубокий отрицательный зубец Q в отведениях I, aVL | Трансмуральный инфаркт передней стенки | Средняя-высокая |
| Инверсия зубца Т в отведениях V1-V4 | Острый или подострый инфаркт передней стенки и/или перегородки | Высокая |
| Расширение комплекса QRS | Блокада ножки пучка Гиса (возможна) | Средняя |
| Нарушение ритма и проводимости | Различные аритмии (например, желудочковая тахикардия) | Средняя-высокая |
Интересные факты
Вот несколько интересных фактов о переднеперегородочном инфаркте миокарда и его диагностике с помощью ЭКГ:
-
ЭКГ-изменения: Переднеперегородочный инфаркт миокарда обычно сопровождается характерными изменениями на электрокардиограмме, такими как подъем сегмента ST в отведениях V1-V4. Эти изменения указывают на повреждение передней стенки сердца, что может быть связано с окклюзией левой передней нисходящей артерии.
-
Симптоматика: Пациенты с переднеперегородочным инфарктом могут испытывать классические симптомы, такие как боль в груди, одышка и потливость. Однако у некоторых пациентов, особенно у женщин, симптомы могут быть менее выраженными или atypical, что затрудняет диагностику.
-
Прогноз и осложнения: Переднеперегородочный инфаркт миокарда часто ассоциируется с более высоким риском осложнений, таких как сердечная недостаточность и аритмии. Это связано с тем, что повреждение передней стенки сердца может нарушить его насосную функцию и электрическую стабильность.
Эти факты подчеркивают важность быстрой диагностики и лечения переднеперегородочного инфаркта миокарда для снижения риска серьезных осложнений.

4. Циркулярный верхушечный инфаркт миокарда.
(III, aVF, D по Небу, возможно, V7–V9, а также V3–V6, I, II, aVL, А и I по Небу)
5. Переднезадний или глубокий перегородочный инфаркт миокарда.
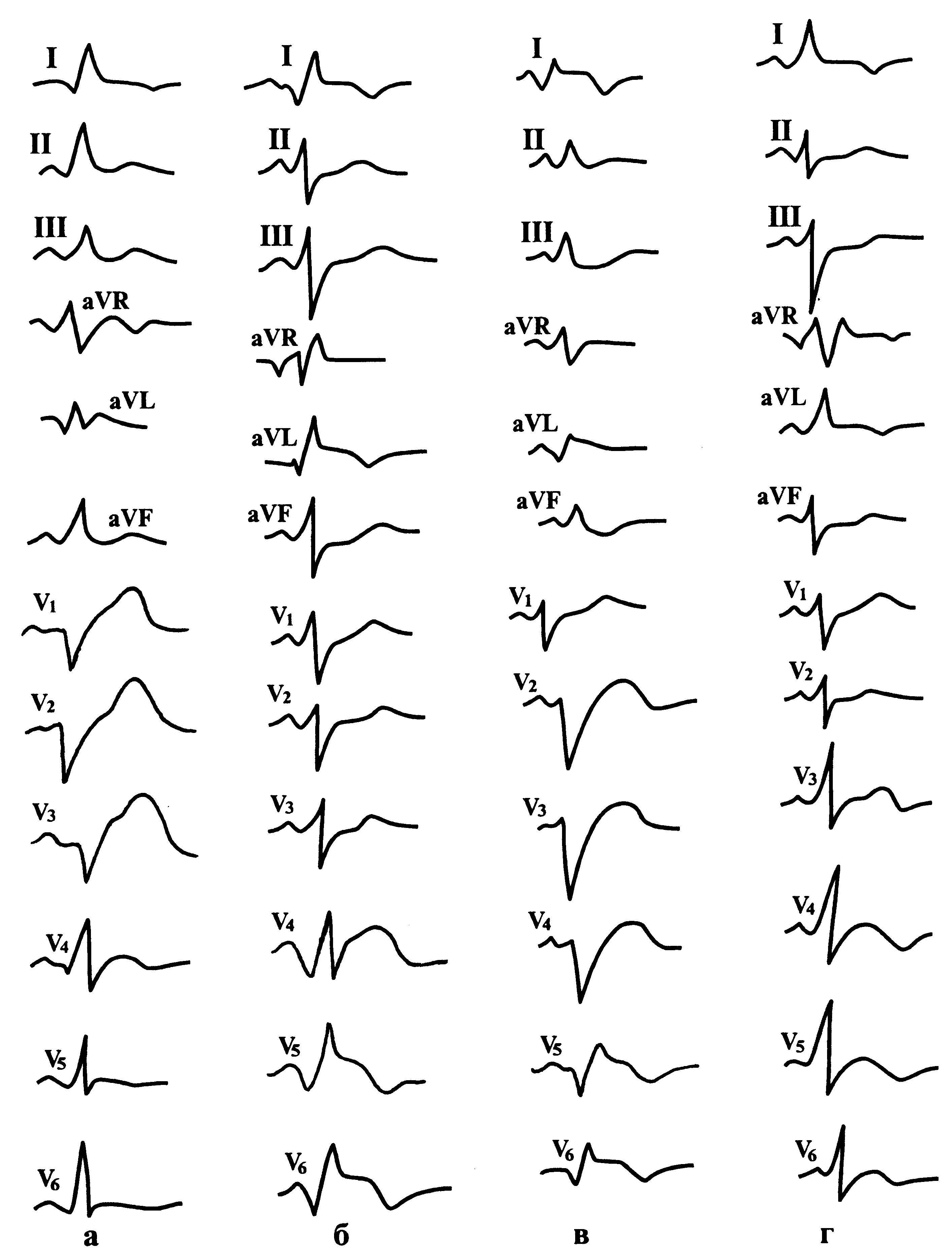
На рис. 150, 151 представлены ЭКГ при разной локализации инфаркта миокарда. Инфаркты миокарда других локализаций (инфаркт сосочковых мышц, правого желудочка, предсердий) встречаются крайне редко и диагностика их с помощью обычной ЭКГ затруднена.
Рис. 150. ЭКГ при передней локализации инфаркта миокарда левого желудочка:
а — при крупноочаговом переднеперегородочном;
б — при крупноочаговом переднебоковом и верхушечном;
в — при трансмуральном переднераспространенном;
г — при мелкоочаговом в области верхушки и переднебоковой стенки.
Рис. 151. ЭКГ при задней локализации инфаркта миокарда левого желудочка:
а — при крупноочаговом распространенном заднем;
б — при мелкоочаговом заднедиафрагмальном;
в — при крупноочаговом заднедиафрагмальном;
г — при крупноочаговом заднедиафрагмальном и заднебазальном.
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.

Признаки патологии на пленке
Электрокардиография — важный и доступный метод диагностики инфаркта миокарда. Исследование выполняется с помощью электрокардиографа, который преобразует электрические сигналы сердца в графическую запись. Интерпретацией данных занимается врач, формируя предварительное заключение.
Основные диагностические признаки ЭКГ при инфаркте миокарда:
- Отсутствие зубца R в отведениях, соответствующих области инфаркта.
- Появление патологического зубца Q, если его высота превышает одну четвертую амплитуды R и ширина более 0,03 секунды.
- Подъем сегмента ST над поврежденной зоной сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения).
- Отрицательный зубец T в области инфаркта.
Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Стадии инфаркта миокарда:
Первая стадия в современных классификациях называется острым коронарным синдромом (ОКС).
| Стадия и ее продолжительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) | 1. Увеличение высоты зубца Т (высокий и острый). 2. Смещение сегмента ST вверх (элевация) или вниз (депрессия) относительно изолинии. 3. Слияние сегментов ST и T. |
| Острая (1-2 недели, максимум 3) | 1. Патологический зубец Q или QS. 2. Уменьшение амплитуды зубца R. 3. Смещение сегмента ST ближе к изолинии. 4. Формирование зубца T (в основном отрицательного, «коронарный Т»). |
| Подострая (от 2 недель до 1,5-2 месяцев) | 1. Патологический зубец Q или QS. 2. Сегмент ST на уровне изолинии. 3. Уменьшение глубины зубца T, который ранее был отрицательным. |
| Рубцевание | 1. Патологический зубец Q или QS сохраняется. 2. Сегмент ST на уровне изолинии. 3. Зубец T может быть: отрицательным, изоэлектрическим или слабоположительным. |
В первых трех стадиях наблюдаются реципрокные изменения: в отведениях, противоположных месту патологического процесса, фиксируются обратные отклонения (элевация вместо депрессии, положительный Т вместо отрицательного).
Фото с расшифровкой
Рис. 1. Острый коронарный синдром.
Рис. 2. Острый коронарный синдром-2.
Рис 3. Острый инфаркт миокарда.
Рис. 4. Подострый инфаркт миокарда.
Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение на ЭКГ отражает изменения в определенных участках сердечной мышцы. Рассмотрим соответствие между областями сердца и отведениями:
- І – передняя и боковая части левого желудочка (ЛЖ);
- ІІ – подтверждает данные отведений І или ІІІ;
- ІІІ – задняя поверхность, диафрагмальная;
- aVL – боковая стенка ЛЖ;
- aVF – аналогично отведению ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка сердца;
- V5, V6 – боковая часть ЛЖ;
- V7, V8, V9 – задняя часть ЛЖ.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – боковая и задняя части;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | В отведениях V1 – V3: * патологический Q, QS, QR; * подъем ST выше изолинии; * «коронарный» T; * R не увеличивается в правых грудных отведениях. |
| Верхушка сердца | В отведениях V4 и A по Небу: * уменьшение зубца R; * остальные признаки аналогичны инфаркту МЖП. |
| ЛЖ, передняя стенка | * аналогично инфаркту верхушки, но также изменения в V3, I и A по Небу; * противоположные отклонения в ІІІ, aVF. |
| Переднебоковой | * изменения для инфаркта в І, ІІ, aVL, V3 – V6, A и I по Небу; * реципрокные изменения в ІІІ, aVF и D по Небу. |
| Высокие отделы переднебоковой стенки | * отклонения в І, aVL; * реципрокные изменения в V1, V2, реже в ІІІ, aVF; * прямые признаки инфаркта в дополнительных грудных отведениях. |
| Боковая стенка ЛЖ | * отклонения в V5 – V6, І, ІІ, aVL и I по Небу; * противоположные изменения в V1 – V2. |
| Высоко расположенный инфаркт боковой стенки слева | * отклонения только в aVL. |
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип инфаркта) | * отклонения в ІІ, ІІІ, aVF и D по Небу; * реципрокные изменения в І, aVL, V1 – V3. |
| Заднебоковой (нижнебоковой) | * отклонения в ІІ, ІІІ, aVF, V5 – V6; * противоположные изменения в V1 – V3. |
| ПЖ | * изменения только в V3R – V4R, иногда в V5R – V6R. |
| Предсердия | * PQ выше изолинии во II, III, aVF, V1 – V2 (чаще при инфаркте правого предсердия); * PQ снижен во II, III или повышен в I, aVL, V5 – V6 (при инфаркте левого предсердия). |
Обширный инфаркт может охватывать значительные участки сердца, и ЭКГ в таких случаях демонстрирует совокупность отклонений из различных областей.
Важно учитывать полную блокаду левой ножки пучка Гиса, так как она может скрывать патологические формы инфаркта.
Рис. 6. Переднеперегородочный инфаркт миокарда.
Рис. 7. Инфаркт с переходом на верхушку сердца.
Рис. 8. Инфаркт передней стенки ЛЖ.
Рис. 9. Переднебоковой инфаркт.
Рис. 10. Заднедиафрагмальный инфаркт.
Рис. 11. Инфаркт правого желудочка.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Для подготовки материала использовались следующие источники информации.
Для инфаркта миокарда без подъема сегмента ST не характерна четкая стадийность и, как правило, диагноз выставляется на основании сочетания клинической картины с ЭКГ-изменениями и повышением уровня кардиоспецифических маркеров (КФК, тропонины). Однако определенная закономерность изменений конечной части желудочкового комплекса (сегмент ST, зубец Т) прослеживается (рис. 128-129).
Рис.128. ЭКГ зарегистрированная в момент болевого (ангинозного) приступа.
Заключение: синусовая тахикардия, ЧСС-96 в мин, блокада передней ветви левой ножки пучка Гиса. Субэндокардиальное повреждение передней, боковой и нижней стенок левого желудочка (депрессия сегмента ST I, II, aVL, aVF, V3-V6).
Рис. 129. ЭКГ зарегистрированная через 12 часов от болевого (ангинозного) приступа.
Заключение: синусовый ритм, ЧСС-60 в мин, блокада передней ветви левой ножки пучка Гиса. НеQ-образующий инфаркт миокарда передней, боковой стенок левого желудочка (формирование (-)Т I, II, aVL, V3-V6).
Изменения ЭКГ при различной локализации инфаркта миокарда
Инфаркт миокарда передней стенки левого желудочка
8.6.1.1.Инфаркт миокарда передне-перегородочной области (ИМ переднесептальной области, ИМ передней части межжелудочковой перегородки) обусловлен окклюзией перегородочной ветви передней нисходящей артерии (ЛКА), рисунок 130.
Отведения в которых определяются характерные ЭКГ признаки: V1-V3.
Реципрокные изменения определяются в отведениях: V7-V9.
Рис. 130. ЭКГ при передне-перегородочном инфаркте миокарда.
Формирование отрицательных зубцов Т в отведениях I, aVL, V2-V3.
Дифференциальный диагноз
1.Плевроперикардиальные сращения, эмфизема легких.
2.Вращение сердца против часовой стрелки вокруг продольно оси.
3.Блокада левой или правой ножки пучка Гиса, блокада ветвей левой ножки пучка Гиса.
4.Синдром WPW тип Б.
5.Гипертрофия левого желудочка.
7.Аневризма левого желудочка.
8.6.1.2.Инфаркт миокарда передней локализации (ИМ передней стенки левого желудочка, ИМ верхушки левого желудочка, ИМ области верхушки сердца) обусловлен окклюзией передней нисходящей артерии (ЛКА), рисунок 131.
Отведения в которых определяются характерные ЭКГ признаки: V3-V4.
Реципрокные изменения определяются в отведениях: III, aVF.
Рис. 131. ЭКГ при крупноочаговом переднем инфаркте миокарда.
Элевация сегмента ST I, aVL, реципрокная депрессия сегмента ST II, III, aVF.
Дифференциальный диагноз
2.Аневризма верхушки левого желудочка.
3.Блокада левой ножки пучка Гиса.
8.6.1.3.Инфаркт миокарда передне-перегородочной области и передней стенки левого желудочка обусловлен окклюзией передней нисходящей артерии (ЛКА), рисунок 132.
Отведения в которых определяются характерные ЭКГ признаки: V1-V4.
Реципрокные изменения определяются в отведениях: III, aVF, V7-V9.
Рис. 132. ЭКГ при крупноочаговом инфаркте миокарда передне-перегородочной и передней стенок левого желудочка.
Элевация сегмента ST I, aVL, V1-V4, реципрокная депрессия сегмента ST II, III, aVF.
Дифференциальный диагноз
1.Плевроперикардиальные сращения, эмфизема легких.
2.Вращение сердца против часовой стрелки вокруг продольной оси.
3.Блокада ножек пучка Гиса и ветвей левой ножки пучка Гиса.
4.Синдром WPW тип Б.
5.Острый перикардит, аневризма левого желудочка.
8.6.1.4.Инфаркт миокарда боковой стенки левого желудочка обусловлен окклюзией диагональной артерии или заднебоковых ветвей огибающей артерии (ЛКА), рисунок 133.
Отведения в которых определяются характерные ЭКГ признаки: V5-V6, I, aVL, II.
Реципрокные изменения определяются в отведениях: III, aVF.
Рис. 133. ЭКГ при боковом инфаркте миокарда. Формирование отрицательных зубцов Т V5-V6, I, aVL.
Дифференциальный диагноз
1.Позиционные особенности ЭКГ.
2.Аортальный стеноз, аортальная недостаточность.
4.Блокада левой ножки пучка Гиса и ее передней ветви.
5.Гипертрофия левого желудочка, аневризма левого желудочка.
8.6.1.5.Инфаркт миокарда передне-боковой локализации (ИМ передней и боковой стенок левого желудочка, ИМ передней стенки, области верхушки и боковой стенки левого желудочка) обусловлен окклюзией огибающей артерии или передней нисходящей артерии (ЛКА), рисунок 134.
Отведения в которых определяются характерные ЭКГ признаки: V3-V6, I, aVL, II.
Реципрокные изменения определяются в отведениях: III, aVF.
Рис. 134. ЭКГ при неQ-образующем передне-боковом инфаркте миокарда.
Формирование отрицательных зубцов Т V4-V6, I, aVL.
Дифференциальный диагноз
1.Аортальный стеноз, аортальная недостаточность.
3.Блокада левой ножки пучка Гиса и ее передней ветви.
4.Гипертрофия левого желудочка.
5.Аневризма левого желудочка.
8.6.1.6.Инфаркт миокарда высоких боковых отделов переднебоковой стенки (высокий переднебоковой ИМ) обусловлен окклюзией диагональной артерии или ветви огибающей артерии (ЛКА), рисунок 135.
Отведения в которых определяются характерные ЭКГ признаки: aVL, I, V4-V6 (на 1 и 2 межреберья выше обычного уровня).
Реципрокные изменения определяются в отведениях: V1-V2, III, aVF.
| Рис. 135. ЭКГ при высоком боковом инфаркте миокарда. Изолированная элевация сегмента ST aVL, реципрокная депрессия сегмента ST II, III, aVF. Наиболее выраженные изменения зафиксированы при регистрации грудных отведений на два ребра выше (элевация ST V4” — V6”). |
Дифференциальный диагноз
1.Позиционные изменения (астеническая конституция).
8.6.1.7.Инфаркт миокарда передне-перегородочной, передней и боковой стенок левого желудочка (передне-распространенный ИМ, обширный ИМ передней стенки) обусловлен окклюзией основного ствола левой коронарной артерии (ЛКА) или чаще ее ветви — передней нисходящей артерии (рис. 136).
Отведения в которых определяются характерные ЭКГ признаки: I, aVL, V1-V6, II.
Реципрокные изменения определяются в отведениях: III, aVF.
Рис. 136. ЭКГ при крупноочаговом передне-распространенном инфаркте миокарда.
Элевация сегмента ST V1-V5, реципрокная депрессия ST II, III, aVF.
Дифференциальный диагноз
1.Аортальный стеноз, аортальная недостаточность.
2.Миокардит, перикардит, гипертрофия и аневризма левого желудочка.
3.Блокада левой ножки пучка Гиса и ее передней ветви.
Клинические проявления переднеперегородочного инфаркта миокарда
Переднеперегородочный инфаркт миокарда (ППИМ) является одной из наиболее серьезных форм инфаркта миокарда, характеризующейся повреждением передней стенки левого желудочка и межжелудочковой перегородки. Клинические проявления ППИМ могут варьироваться в зависимости от степени ишемии, наличия сопутствующих заболеваний и индивидуальных особенностей пациента.
Основным симптомом ППИМ является грудная боль, которая часто описывается как сжимающая или давящая. Боль может иррадиировать в левую руку, шею, челюсть или спину. У некоторых пациентов боль может быть менее выраженной или даже отсутствовать, что особенно часто наблюдается у женщин и пожилых людей. Важно отметить, что характер боли может изменяться в зависимости от времени суток, физической активности и эмоционального состояния пациента.
Помимо грудной боли, у пациентов с ППИМ могут наблюдаться следующие клинические проявления:
- Одышка: Часто возникает в результате сердечной недостаточности, связанной с нарушением насосной функции сердца.
- Потливость: Увеличение потоотделения, особенно холодного пота, может свидетельствовать о стрессе, вызванном ишемией миокарда.
- Тошнота и рвота: Эти симптомы могут быть связаны с активацией вегетативной нервной системы и часто наблюдаются у пациентов с инфарктом миокарда.
- Головокружение и обмороки: Могут возникать из-за снижения сердечного выброса и недостаточного кровоснабжения головного мозга.
- Учащенное сердцебиение: Тахикардия может быть следствием компенсаторной реакции организма на снижение сердечного выброса.
Важно отметить, что клинические проявления ППИМ могут быть маскированными или нехарактерными, что затрудняет диагностику. У некоторых пациентов симптомы могут быть менее выраженными, что приводит к задержке в обращении за медицинской помощью. Поэтому важно обращать внимание на любые изменения в состоянии здоровья, особенно у людей с факторами риска, такими как гипертония, диабет, курение и семейная предрасположенность к сердечно-сосудистым заболеваниям.
При подозрении на переднеперегородочный инфаркт миокарда необходимо немедленно обратиться за медицинской помощью. Ранняя диагностика и лечение могут значительно улучшить прогноз и снизить риск серьезных осложнений, таких как сердечная недостаточность или аритмии.
Вопрос-ответ
Что такое переднеперегородочный инфаркт миокарда и как он проявляется на ЭКГ?
Переднеперегородочный инфаркт миокарда — это тип инфаркта, при котором происходит повреждение передней стенки сердца и перегородки между желудочками. На ЭКГ он может проявляться подъемом сегмента ST в отведениях V1-V4, а также появлением патологических Q-зубцов.
Каковы основные причины переднеперегородочного инфаркта миокарда?
Основные причины включают атеросклероз коронарных артерий, тромбообразование, а также спазм коронарных сосудов. Факторы риска могут включать гипертонию, диабет, курение и высокий уровень холестерина.
Какие методы лечения применяются при переднеперегородочном инфаркте миокарда?
Лечение может включать медикаментозную терапию (антикоагулянты, тромболитики), а также инвазивные процедуры, такие как коронарное стентирование или шунтирование. Важно также проводить реабилитацию и изменять образ жизни для снижения риска повторных событий.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Переднеперегородочный инфаркт миокарда может проявляться не только классическими болями в груди, но и одышкой, потливостью, тошнотой или даже болями в области живота. Если вы заметили у себя или у близкого человека такие симптомы, немедленно обратитесь за медицинской помощью.
СОВЕТ №2
Регулярно проходите медицинские обследования. ЭКГ является важным инструментом для диагностики сердечно-сосудистых заболеваний. Регулярные проверки помогут выявить возможные проблемы на ранних стадиях и снизить риск инфаркта.
СОВЕТ №3
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек (курение, алкоголь) могут значительно снизить риск развития сердечно-сосудистых заболеваний, включая инфаркт миокарда.
СОВЕТ №4
Обучите близких распознавать симптомы инфаркта. Знание основных признаков и действий в экстренной ситуации может спасти жизнь. Убедитесь, что ваши родные знают, как действовать в случае подозрения на инфаркт.